内視鏡とは?検査でわかることや治療・手術方法を紹介!早期発見できる病気も

目次
「内視鏡検査ってどんな検査?」「内視鏡ってどんな機械?」など、初めて内視鏡検査を受ける際には疑問や不安も多いでしょう。
内視鏡は、モニターに映し出される映像によって医師が臓器内部を直接確認できる医療機器です。
胃がんや大腸がんといった病気の早期発見、内視鏡を使った腫瘍の切除など、さまざまな処置ができます。
この記事では、内視鏡とはどのような機器か、内視鏡検査の種類や早期発見・治療ができる病気や症状、治療法について解説します。
初期の胃がんや大腸がんは症状がほとんどなく、検査による早期発見・早期治療が重要です。内視鏡検査について詳しく知って、安心して検査を受けられるようにしましょう。
内視鏡とは
内視鏡とは、人体の内部の検査や治療(止血や手術)に使われる医療機器です。
近年の内視鏡にはCCD(超小型カメラ)、鉗子口や吸引口、送気・送水ノズルなどさまざまな機能が凝縮されており、検査だけでなく止血や腫瘍の切除などの治療や処置もできます。
通常の手術の場合は身体にメスを入れて患部まで到達しますが、内視鏡治療は口・鼻・肛門などからスコープを挿入し、とても小さな傷で手術を行うため身体への負担が少なく、回復も早いことが特徴です。
内視鏡は「脳内用スコープ」「耳鼻咽喉用スコープ」など臓器や使用目的ごとに作られており、豊富な種類があります。
中でも高い頻度で用いられるのが、消化管用の「上部消化管内視鏡(胃カメラ)」や「下部消化管内視鏡(大腸カメラ)」です。
消化管用の内視鏡を使った検査では、喉や食道、胃や十二指腸、大腸を直接観察することで、胃がん・大腸がんなどの病気を早期発見できます。
内視鏡検査の種類
ここでは、消化管用の内視鏡検査のうちでも主となる「上部消化管内視鏡検査(胃カメラ)」、「下部消化管内視鏡検査(大腸カメラ)」について解説します。
上部消化管内視鏡検査(胃カメラ)
上部消化管内視鏡検査(胃カメラ)では、体内にスコープを挿入して喉・食道・胃・十二指腸を検査します。
早期の胃がんや食道がんは自覚症状がほぼありませんが、胃カメラは唯一、これらの病気を早期発見できる方法です。
胃カメラの検査方法は大きく分けて、下記の2種類があります。
- 経口内視鏡検査(口からの胃カメラ)
- 経鼻内視鏡検査(鼻からの胃カメラ)
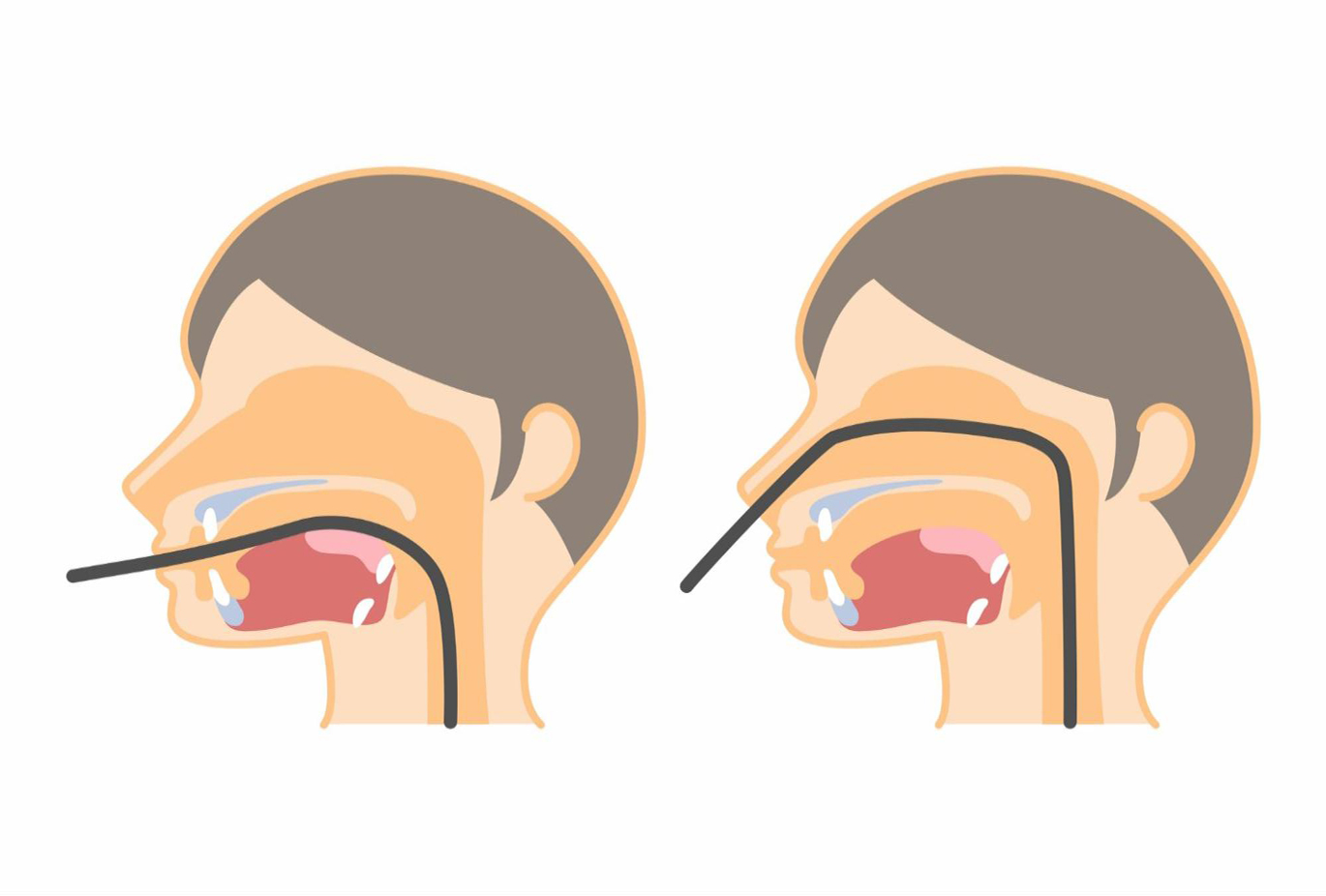
「経口内視鏡検査(口からの胃カメラ)」は、口からスコープを挿入して行う検査です。
一般的に「胃カメラ検査」と聞いて多くの人がイメージするのが、この経口内視鏡検査でしょう。
喉に麻酔をし、スコープを噛んでしまわないためのマウスピースを咥えた上で、直径8〜9mmほどスコープを口から挿入して検査をします。
「経鼻内視鏡検査(鼻からの胃カメラ)」では、経口内視鏡よりもさらに細い直径5〜6mmほどのスコープを鼻から挿入します。
口から挿入する経口内視鏡の場合、スコープの先端が舌の根元に触れるため嘔吐反射が起こりやすい傾向にあり、嘔吐反射を抑えたい方は経鼻内視鏡検査がおすすめです。
下部消化管内視鏡検査(大腸カメラ)
下部消化管内視鏡検査(大腸カメラ)は、肛門からスコープを挿入し、大腸(直腸、結腸)の粘膜を直接観察する検査です。
バリウム検査や大腸CT検査などでは発見が難しい炎症や小さな病変の早期発見ができ、小さな病変であればその場で内視鏡治療もできます。
内視鏡検査で早期発見・治療できる主な病気
胃カメラ検査や大腸カメラ検査で早期発見・治療できる主な病気は以下の通りです。
| 喉 |
|
|---|---|
| 食道 |
|
| 胃 |
|
| 十二指腸 |
|
| 大腸 |
|
2022年のがん死亡数の順位は男女合計で2位が大腸がん、3位が胃がんとなっており、いずれも日本人に多く見られるがんです。
大腸がんも胃がんも早期のものはほとんど症状がないことが多く、なんらかの症状が出たときにはすでに進行してしまっているケースも少なくありません。
病気の早期発見・早期治療のためにも、定期的に内視鏡検査を受けることが大切です。
内視鏡治療(内視鏡手術)の方法

内視鏡は、体内を観察する「検査」だけでなく、以下のようにさまざまな処置が可能です。
- 組織採取(病理検査)
- 異物摘出
- 止血
- 砕石や採石
- EMR(内視鏡的粘膜切除術)
- CSP(コールドポリペクトミー)
- ESD(内視鏡的粘膜下層剥離術)
ここからは、それぞれの内視鏡治療の方法について詳しく解説します。
組織採取(病理検査)
内視鏡検査で疑わしい病変を発見した場合、より詳しい検査のために組織採取を行います。
スコープの先端についている小さな鉗子(掴んだり引っ張ったりするための器具)を使って疑わしい部分の病変組織を採取し、顕微鏡検査をすることで、良性・悪性の判定が可能です。
異物摘出
誤って飲み込んだ異物(薬の包装シート、ボタン電池、コイン、歯の詰め物など)が体内を傷つける危険がある場合や、排泄が困難な場合は内視鏡によって摘出できます。
また、魚の骨が食道に刺さった場合も、内視鏡によって処置可能です。
止血
体内で出血が見つかった場合、「熱凝固による止血法」「クリップによる止血法」「薬剤による止血法」といった方法で止血処置が可能です。
「熱凝固による止血法」では、出血している部分に止血用の鉗子を当てて高周波電流を流し、熱を加えることで組織を凝固させ止血します。
「クリップによる止血法」は、出血している部分を直接クリップで摘んで止血する方法です。
「薬剤による止血法」では、出血している部分に止血のための薬剤を注射、もしくは散布して止血します。
砕石や採石
内視鏡は、胆石を砕いたり、取り出したりするといった治療(内視鏡的胆管結石除去術)も可能です。
石がある場所や石の大きさに合わせて、適した鉗子を選択して処置します。
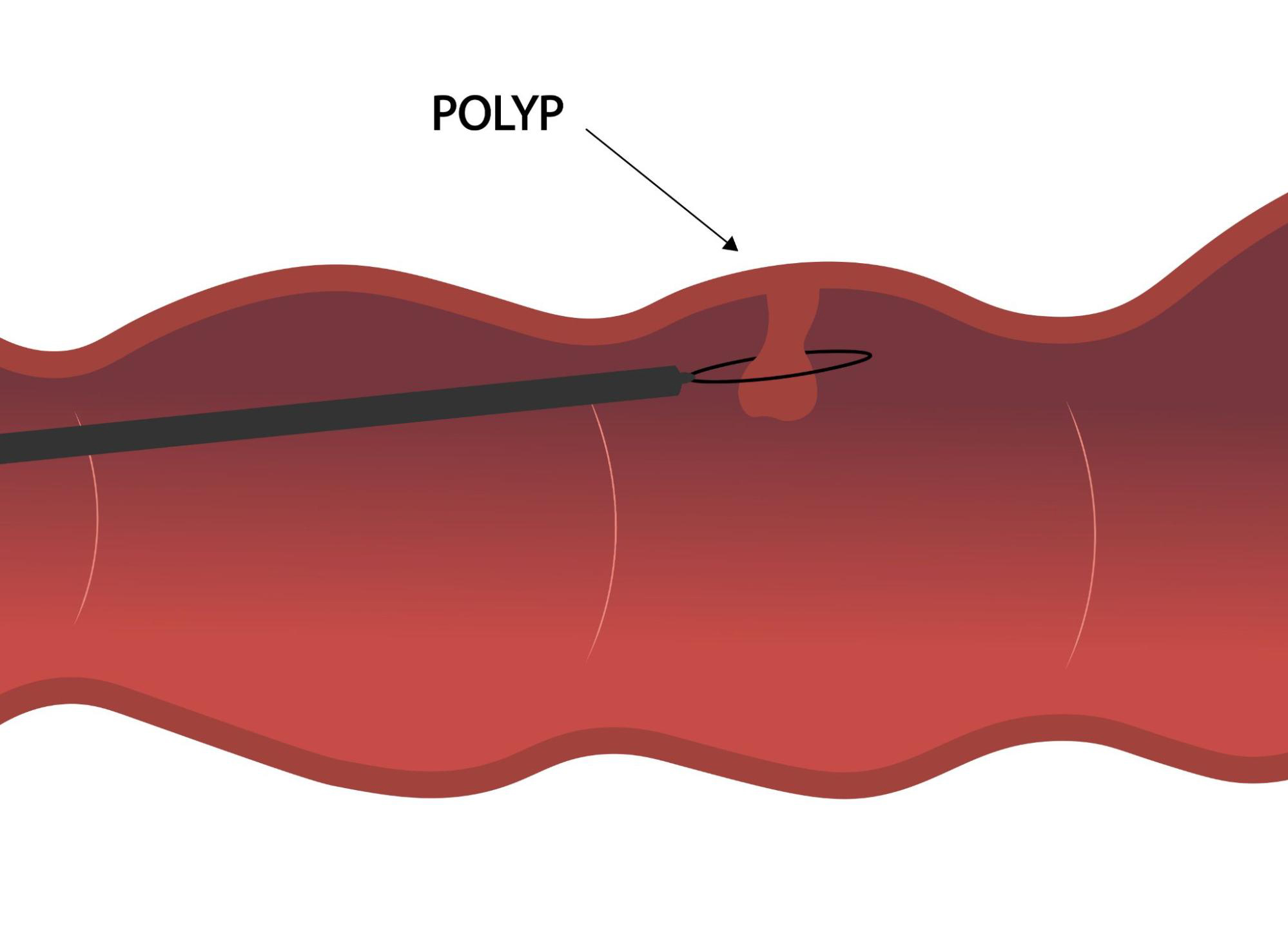
EMR(内視鏡的粘膜切除術)
EMR(Endoscopic mucosal resection/内視鏡的粘膜切除術)は、ポリープやがんなどの腫瘍を切除する方法の一つです。
食道・胃・腸の粘膜は大きく分けると、表層(内側)から「粘膜」「粘膜下層」「筋層」の3層からできており、多くの腫瘍は一番表層の「粘膜」から発生します。
EMSでは内視鏡を使い、筋層以下を傷つけないよう腫瘍と筋層の距離を取った上で組織を切除します。手術方法は以下の通りです。
- 内視鏡を使い、粘膜下層を狙って生理食塩水などを注射し、腫瘍直下の粘膜下層を膨らませる
- 腫瘍にスネア(電気を流すことで組織を焼き切れる輪っか状の器具)を引っ掛け、切除する
開腹手術を必要としないEMSは患者さんへの負担が軽く、これまでの外科治療に代わる治療法として注目されています。
ESD(内視鏡的粘膜下層剥離術)
ESD(Endoscopic submucosal dissection/内視鏡的粘膜下層剥離術)は、専用のナイフを使用することで、広範囲の病変を一括で切除できる治療法です。
EMSの場合は切除できる腫瘍のサイズに限界があり約2cmまでとなっていましたが、ESDでは大きな病変にも対応できます。手術方法は以下の通りです。
- 内視鏡を使い、病変の周囲にマーキングする
- 粘膜下層を狙って生理食塩水などを注射し、腫瘍直下の粘膜下層を膨らませる
- マーキング部分を囲むようにして専用ナイフで病変周囲の粘膜を切る
- 専用ナイフを使い、病変を慎重に剥がし取っていく
- 切り取った部位の止血を行う
ESDもEMSと同様に開腹手術が必要なく、局所のみの切除となるため患者さんの身体に負担の少ない治療法です。
CSP(コールドポリペクトミー)
CSP(Cold Snare Polypectomy/コールドポリペクトミー)は、電流で焼き切らずに腫瘍を切除する方法です。
遅発性出血(止血できていた部位が時間差で出血すること)や穿孔(穴が開いてしまうこと)のリスクが抑えられることが特徴で、短い時間で治療できます。
ただしCSPで切除できるのは粘膜表層のみとなるため、病変によっては適さないこともあります。
上部消化管内視鏡検査(胃カメラ)の流れ

上部消化管内視鏡検査(胃カメラ)の流れは、以下の通りです。
- 検査の事前準備(前日・当日)
- 問診票記入・検査準備
- 胃カメラ検査
- 検査終了
ここからは、それぞれの手順について詳しく解説します。
1:検査の事前準備(前日・当日)
胃カメラ検査を受ける際は、検査前日・当日の事前準備が必要です。
検査前日の食事メニューは消化の良い軽いものを選び、21時までに済ませましょう。水や普段服用している薬は飲んでも問題ありません。
検査当日は、水以外の飲食物は一切摂取しないようにします。普段服用している薬は種類によって飲んだ方が良いか、飲まない方がいいかが変わってくるため事前に医師に相談しておきましょう。
2:問診票記入・検査準備
クリニックについたら、問診票を記入し検査準備に入ります。
胃カメラ検査では喉もしくは鼻の局所麻酔(表面麻酔)や、鎮静剤を使うことで検査中の苦痛や不安を軽減可能です。
麻酔を塗り、検査台に横になったら鎮静剤を点滴します。
3:胃カメラ検査
麻酔や鎮静剤が効いてきたら胃カメラ検査開始です。
口もしくは鼻からスコープを挿入し、5〜10分ほどかけて喉・食道・胃・十二指腸の粘膜をくまなく観察します。
4:検査終了
検査が終わったら、鎮静剤の効果が消えるまで1時間ほどクリニックで休息を取り、検査結果の確認・会計をして帰宅となります。
なお、鎮静剤を使用しない場合は休息の時間は必要ありません。
下部消化管内視鏡検査(大腸カメラ)の流れ

下部消化管内視鏡検査(大腸カメラ)の流れは、以下の通りです。
- 検査の事前準備(前日・当日)
- 問診票記入・検査準備
- 大腸カメラ検査
- 検査終了
ここからは、それぞれの項目について詳しく解説します。
1:検査の事前準備(前日・当日)
大腸カメラの場合も、検査前日・当日に準備を行います。
検査前日の食事は、検査食もしくは野菜などの食物繊維が多い食品を避けた消化の良い食事を選び、21時までに済ませましょう。水・お茶・スポーツドリンクは飲んでもOKです。
検査当日は、食事やお茶などの飲み物、薬の服用は禁止です。普段服用している薬がある方は、事前に医師に相談しておきましょう。
また、大腸の中をきれいにするため、下剤(腸内洗浄液)を服用します。下剤は自宅で服用する場合と医療機関で服用する場合があり、前日から服用することもあります。
2:問診票記入・検査準備
クリニックに到着したら、問診票を記入し検査準備に入ります。
大腸カメラでも鎮静剤を使用することで、検査中の痛みや違和感を和らげることが可能です。
検査台に横になって鎮静剤を点滴します。
3:大腸カメラ検査
鎮静剤が効いてきたら、大腸カメラ検査開始です。
肛門から内視鏡を挿入し、腸内をすみずみまで観察します。腸の長さや身体の状態など個人差もありますが、検査時間は10〜20分ほどが目安です。
4:検査終了
検査終了後は、1時間ほど横になって休み、鎮静剤の効果が消えるのを待ちます。その後は検査結果の説明・会計をして終了です。
大腸カメラの場合も、鎮静剤を使用しない場合は休息の時間は必要ありません。
鎮静剤を使えば苦しくない内視鏡検査ができる

内視鏡検査に対して、つらい検査というイメージをお持ちの方は少なくありません。
胃カメラ検査の際には嘔吐反射、大腸カメラ検査時のお腹の痛みやハリなどが起こることもあり、「検査を受けないといけないのはわかっているけど、なかなか踏み切れない…」という方もいるでしょう。
内視鏡検査に抵抗感のある方は、鎮静剤を使用して検査を受けるのがおすすめです。
鎮静剤を使うと、うとうとして半分眠ったような状態で検査が受けられ、「気づいたら検査が終わっていた」という方も多くみられます。
知らず知らずのうちに病気が進行してしまうことのないよう、早めの内視鏡検査を受けましょう。
まとめ
内視鏡はさまざまな検査や病気の治療に使われる医療器具です。外科治療に比べて身体への負担が少なく、回復も早いというメリットがあります。
また、内視鏡検査では身体の内部を直接医師が観察でき、胃がんや食道がん、大腸がんの早期発見ができることも大きな特徴です。健康を守るためにも、定期的な検査を受けましょう。
大沼田メディカルクリニックでは、経鼻内視鏡を使い、負担を抑えた胃カメラ検査を行っています。
鎮静剤も使用でき、不安や苦痛を和らげて検査できますので、「これまで胃カメラ検査でつらい思いをした」「なるべく苦痛のない胃カメラ検査が受けたい」という方はぜひお気軽にお問い合わせください。
人気記事
カテゴリー
このコラムについて
当ページに掲載されている情報は、開示日及び発表日当時の情報です。
現在行われているサービスとは情報が異なる場合がございますので、予めご了承ください。
ご予約・お問い合わせ
常に新しい診療をご提供しつつ、患者さまの生活の質(Quality of Life)を損なわない治療を目指しています。
8:30〜12:30 / 15:30〜19:00
休診日 木曜午後、土曜午後、日曜、祝日